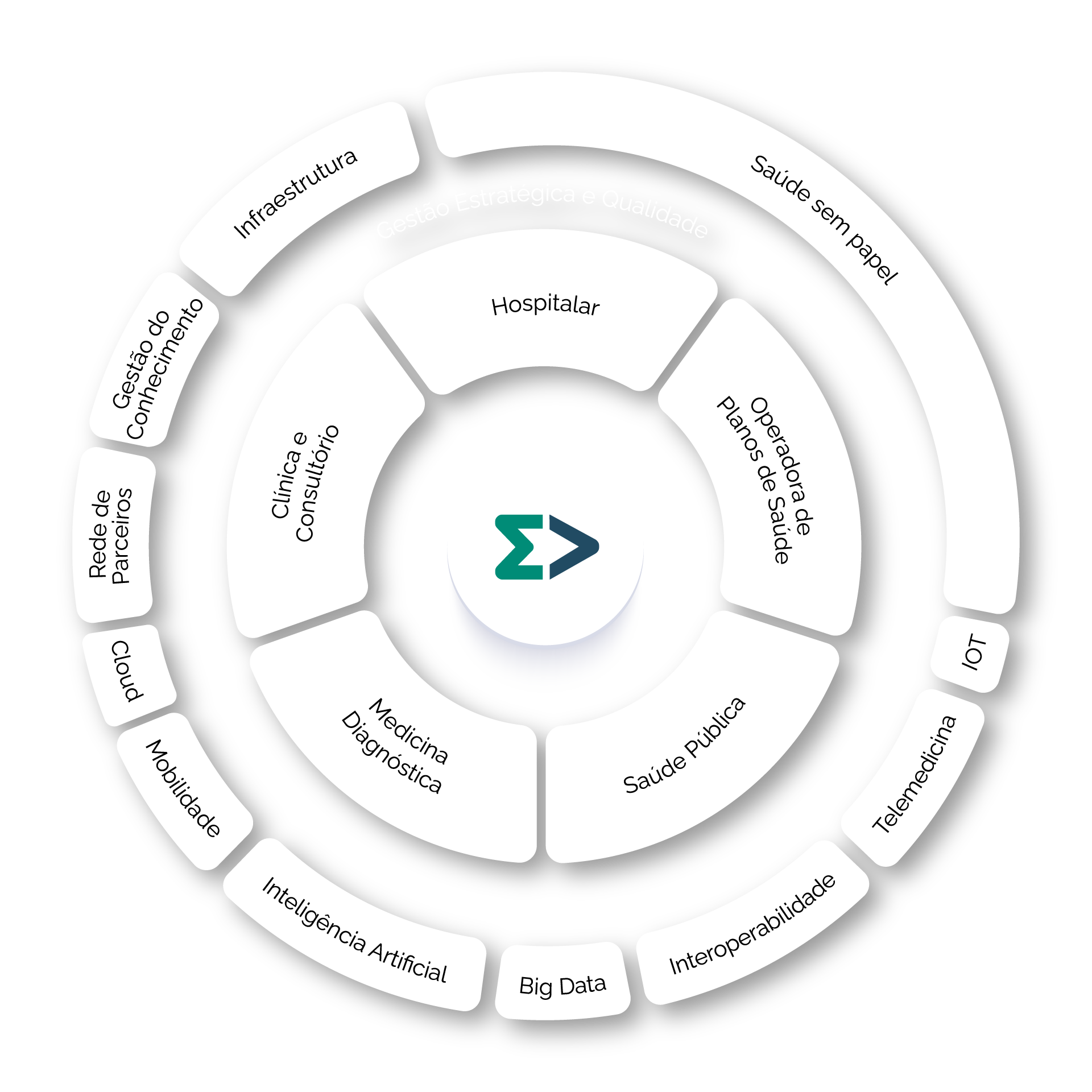
Tecnologia para uma Gestão 360° na Saúde
Aumente a produtividade, humanize o atendimento e alcance melhores resultados.
Aumente a produtividade, humanize o atendimento e alcance melhores resultados.
A plataforma MV para operadoras de planos de saúde organiza e controla os processos administrativos, financeiros e gerenciais. Simplifica também a gestão de contratos e beneficiários, processamento e auditoria de contas, autorização de procedimentos e muito mais.
Saiba maisA plataforma conecta todos os atores da saúde, colaborando com avanços no cuidado ao paciente por meio do monitoramento de doenças crônicas e processos remotos de acompanhamento ao tratamento médico.
Saiba maisAjuda a garantir melhor performace e foco em resultados e controle analítico dos dados, auxiliando no monitoramento e nas tomadas de decisões.
Saiba maisGaranta mais eficiência com o VIVACE MV, uma plataforma RIS/PACS que aumenta a produtividade médica, torna o fluxo de atividades mais fluido e contempla recursos que maximizam a segurança do radiologista na tomada de decisão.
Saiba maisA ferramenta reúne um conjunto de soluções que otimizam o fluxo de dados entre os setores e integram todos os processos hospitalares, concedendo o status de Hospital Digital.
Saiba maisHospital Mãe de Deus
Município de Belo Horizonte
Unimed Sorocaba
Unimed Recife
HC USP
Santa Casa da Bahia